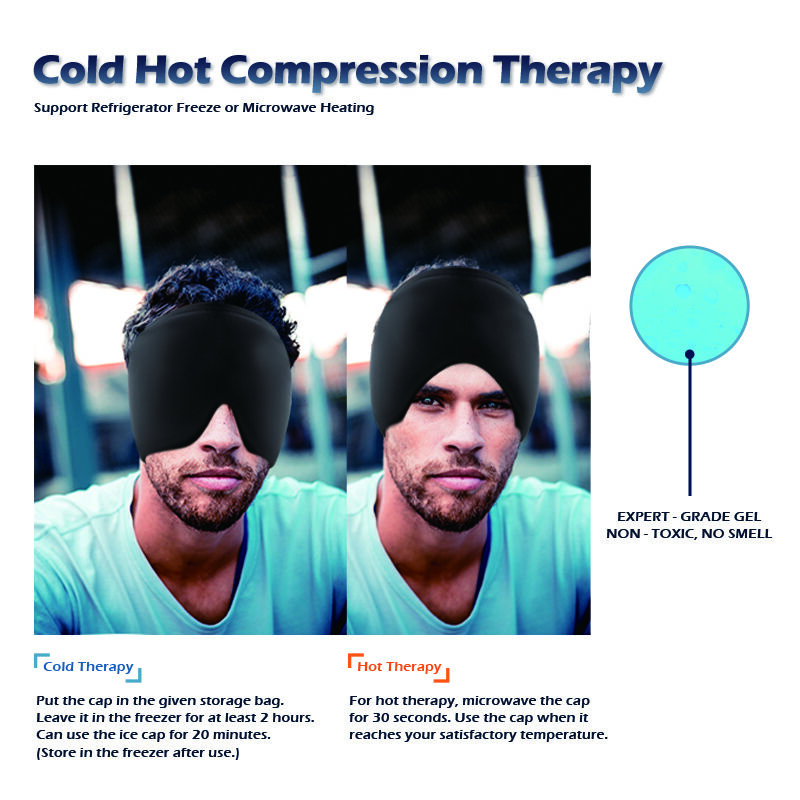
痛みの管理は数十年にわたり大きく進化してきましたが、それでも最も効果的かつ長年にわたって実証されてきたアプローチの一つは、意外にも非常にシンプルです: 寒冷療法 。この治療技術は、人体が低温に対して示す自然な生理学的反応を活用し、さまざまな種類の痛みや炎症に対して即時的かつ持続的な緩和をもたらす一連の有益な効果を引き起こします。冷療法がどのように作用するのかというその科学的根拠を理解することで、なぜこの治療法が、多くの医学分野において臨床現場および家庭内ケアの両方で、今なお高い評価と広範な応用を維持しているのかが明らかになります。

寒冷療法の背後にある生理学的メカニズム
血管収縮と血流調節
怪我や炎症を起こした組織に寒冷療法を施すと、身体は主な反応機構として血管収縮を開始します。このプロセスでは血管が収縮し、治療部位への血流が著しく減少します。血流の減少は、腫脹の軽減、患部組織の代謝要求の低下、および炎症反応の抑制など、複数の治療効果をもたらします。医療専門家は長年にわたり、この血管収縮効果が、急性外傷管理において寒冷療法が極めて有効である理由の根本であることを認識してきました。
血管収縮プロセスは、寒冷刺激を加えた直後数秒以内に開始され、治療の持続時間および強度に応じて長期間持続することがあります。この段階では、血管の直径が最大50%まで縮小し、損傷部位へと流入・蓄積する液体および炎症性メディエーターの量を著しく制限します。この生理学的反応により、受傷直後に寒冷療法を適用することが特に有効である理由が説明されます。すなわち、治癒過程を複雑化させることが多い過剰な腫脹を予防できるのです。
神経信号伝達および疼痛調節
血管への影響にとどまらず、寒冷療法は神経機能および患部全体における痛みの信号伝達に直接作用します。組織が冷却されると、神経伝導速度が著しく低下し、その結果、損傷部位から脳へと痛みの信号がより遅く伝わるようになります。この現象は「神経遮断」と呼ばれ、急性疼痛に対する即時の緩和効果をもたらします。また、これにより患者は、不快感ゆえに本来不可能であった必要な身体活動や理学療法的な介入を実施できるようになります。
冷却効果は、痛み管理におけるゲート制御理論に従って、痛み信号と競合する太径神経線維も活性化します。これらの痛みを伴わない感覚入力は、痛み伝達の「ゲート」を実質的に「閉じる」働きをし、薬理学的介入を必要としない自然な鎮痛効果をもたらします。研究によると、組織温度が約15℃まで低下した場合、寒冷療法により神経伝導速度が約25%低下することが示されており、これは極めて効果的な疼痛管理ツールであることを裏付けています。
臨床応用および治療プロトコル
急性損傷の管理
急性損傷の状況において、寒冷療法は回復予後に大きく影響を与える基幹治療法として機能します。スポーツ医学の専門家は、損傷直後の最初の48~72時間以内に routinely 寒冷療法のプロトコルを実施しています。この期間は、炎症を制御し、二次的組織障害を防ぐ上で最も重要な時期に該当します。適用の 寒冷療法 この急性期における適切な対応は、回復期間の短縮および過剰な炎症反応に起因する長期的な合併症の最小化を可能にします。
適切な急性期外傷処置では、通常、初期治療期間中、2~3時間ごとに15~20分間、冷却療法を適用します。このような周期的なアプローチにより、治療効果が持続される一方で、凍傷や組織の過度な冷却といった潜在的な合併症を予防できます。医療従事者は、冷療法源と皮膚の間にバリアを用いて直接接触による損傷を防ぎつつ、治療効果を維持することの重要性を強調しています。
慢性疼痛管理戦略
急性期の応用が注目される一方で、冷却療法は、世界中で何百万人もの人々に影響を及ぼす慢性疼痛疾患の管理においても、重要な役割を果たしています。関節炎、線維筋痛症、慢性腰痛などの疾患では、包括的な治療プログラムの一環として、定期的な冷却療法を実施することで恩恵を受けることができます。冷却療法の抗炎症作用により、持続的な組織刺激が軽減され、一時的な疼痛緩和が得られるため、慢性疼痛を抱える患者の生活の質(QOL)向上に貢献します。
慢性疼痛管理プロトコルでは、通常、急性外傷のプロトコルよりも頻度は低く、より長時間の治療セッションが適用されます。多くの患者は、1日1~2回、20~30分間の適用が、組織の適応や時間の経過に伴う効果の減退を引き起こさずに最適な緩和をもたらすと感じています。冷療法による慢性疼痛管理の成功の鍵は、一貫した適用と、理学療法、薬物療法、ライフスタイルの改善などの他の治療法との統合にあります。
最適な温度範囲および安全性に関する考慮事項
治療用温度のしきい値
冷却療法から治療上の効果を得るには、組織への損傷リスクを最小限に抑えつつ、生理学的反応を最大限に高めるための特定の温度範囲を維持する必要があります。研究によると、皮膚表面温度が摂氏10度から15度の間になることが最適な治療効果をもたらし、このとき組織の深部温度は約摂氏20度から25度まで低下します。このような温度範囲では、十分な血管収縮および神経調節が得られるとともに、長時間の治療セッションにおいても安全なパラメーター内にとどまります。
温度モニタリングは、長時間の治療セッション中や、高齢者や循環機能が低下している患者など、感受性の高い対象者を治療する際に特に重要となります。プロフェッショナルグレードの冷却療法装置には、治療セッション全体を通じて一貫した治療用温度を維持するための温度モニタリングシステムが組み込まれていることが多くあります。こうした温度関係を理解することで、医療提供者および患者は、適切な安全性の確保を図りながら、治療効果を最適化することが可能になります。
リスク低減と禁忌事項
一般的に安全性が高いとされるものの、寒冷療法には合併症を引き起こす可能性のある禁忌事項およびリスク因子を慎重に検討する必要があります。末梢血管疾患、糖尿病に起因する循環障害、または寒冷過敏症を有する患者は、標準的な寒冷療法プロトコルに対して有害反応を示すことがあります。さらに、循環機能や体温調節に影響を与える特定の薬剤を服用している場合、寒冷療法に対する身体の反応が変化し、治療法の修正や代替的な疼痛管理戦略の採用が必要となることがあります。
適切な安全対策には、治療セッション中の定期的な皮膚検査、寒冷源と皮膚の直接接触を防ぐための適切なバリアの使用、および推奨される治療時間の遵守が含まれます。医療提供者は通常、患者が過度の不快感、皮膚の色調変化、または通常の治療期待を超えて持続するしびれを訴えた場合、寒冷療法の適用を中止することを推奨します。これらの安全対策により、寒冷療法は追加的な合併症の原因ではなく、むしろ有益な治療法として機能し続けます。
先進的寒冷療法技術および投与方法
現代的な適用システム
現代の冷却療法用デリバリーシステムは、単なるアイスパックをはるかに凌駕し、正確な温度制御と一貫した治療効果の提供が可能な高度な装置へと進化しています。圧迫式冷却療法装置は、冷却効果に加えて制御された圧力を併用することで、治療効果を高めるとともに、患者の快適性および治療遵守性を向上させます。こうした先進的なシステムには、通常、調整可能な温度設定、プログラム可能な治療サイクル、およびさまざまな身体部位や治療シナリオに対応する人間工学に基づいた設計などが備わっています。
専門的なリハビリテーション施設では、全身クライオセラピー用チャンバーおよび局所クライオセラピー装置を increasingly 利用しており、これらは極めて低温を短時間で患部に届けることで、迅速な治療効果を実現します。これらの技術は、寒冷療法の応用における最先端を表すものであり、この基本的な治療法が絶えず進化し続けていることを示しています。高度な寒冷療法システムが提供する精密性と制御性により、医療従事者は個々の患者のニーズや特定の損傷パターンに応じて、治療をカスタマイズすることが可能になります。
家庭 ―に基づく治療選択肢
アクセシビリティと利便性の向上が、患者が臨床環境外でも治療プロトコルを継続できる家庭用冷却療法ソリューションにおける重要なイノベーションを促進してきました。ゲルベースの冷却パック、再利用可能な冷却装置、および携帯型圧迫システムは、従来の氷による冷却に代わる効果的な選択肢であり、温度の均一性の向上と持続的な冷却効果を提供します。こうした進展により、慢性疼痛管理や継続的な怪我回復プログラムにおいて、冷却療法を日常的に実施することがより現実的になりました。
在宅における寒冷療法の効果は、主に適用方法、治療スケジュール、および安全上の配慮に関する適切な教育に大きく依存します。現在、多くのメーカーが包括的な使用説明書や温度インジケーターを提供しており、ユーザーが治療効果を最適化するとともに、適切な安全基準を維持できるよう支援しています。このような患者教育への重点的な取り組みにより、在宅での寒冷療法は、適切に実施されれば、専門的な治療環境と同等の結果を達成することが可能になります。
研究エビデンスおよび臨床的成果
科学的根拠および研究結果
冷療法の有効性については、多数の医学的疾患および患者集団にわたる広範な研究文献が裏付けしており、臨床現場における継続的な使用を支持する確固たる根拠を提供しています。無作為化対照試験(RCT)のメタアナリシスでは、治療プロトコルに冷療法を組み込んだ場合、疼痛スコアの有意な改善、腫脹の軽減、および機能的予後の向上が一貫して示されています。これらの研究には、アスリート、手術を受けた患者、関節炎患者、およびさまざまな急性・慢性疼痛疾患を有する個人など、多様な患者集団が含まれています。
最近の研究では、特に治療効果を最大化しつつ、治療期間および治療頻度を最小限に抑えるための低温療法プロトコルの最適化に焦点が当てられています。異なる投与方法、温度範囲、および治療スケジュールを検討した研究は、特定の臨床状況に応じて医療従事者が適切な低温療法介入を選択するためのエビデンスに基づくガイドライン構築に貢献しています。この研究基盤は、新たな技術および投与方法が臨床評価を経るにつれて、引き続き進化し続けています。
比較有効性研究
他の疼痛管理介入法と比較した寒冷療法の有効性に関する比較研究は、最適な治療法の選択および併用アプローチについて貴重な知見を提供します。寒冷療法と温熱療法、薬物療法、その他の非薬物療法とを比較した研究から、寒冷療法は急性の炎症性疾患に対してしばしば優れた効果を示す一方で、慢性疼痛管理においては同等または補完的な効果を発揮することが明らかになっています。こうした比較分析は、臨床的判断および治療プロトコルの開発を支援する上で重要です。
慢性疾患を有する患者が定期的に寒冷療法を用いた長期的な経過観察研究では、薬物療法への依存度の低下、機能的活動能力の向上、および生活の質(QOL)指標の改善など、持続的な効果が確認されています。これらの知見は、寒冷療法を包括的疼痛管理プログラムに統合することを支持しており、医療利用の削減と患者の治療成績向上を同時に実現できるコスト効率の高い治療選択肢としての価値を示しています。
包括的疼痛管理への統合
多様な治療アプローチ
現代の疼痛管理では、寒冷療法を単独の介入ではなく、他の治療法と統合して用いることで、最も優れた効果が得られることが認識されています。物理療法、薬物療法、心理的支援と寒冷療法を組み合わせた多様なアプローチは、疼痛体験および回復過程の多面的な側面に対処する相乗効果を生み出します。医療チームは、治療効果を最大限に高めるために、回復の特定の段階で戦略的に寒冷療法を取り入れた統合的治療計画を、ますます積極的に策定しています。
多モーダル治療プロトコルにおける低温療法の実施時期および順序は、異なる介入が互いにどのように作用し、全体的な治療成績にどのような影響を与えるかを慎重に検討する必要があります。例えば、低温療法は、痛みを軽減し治療への耐性を高めるために理学療法セッションの前に実施される場合があります。あるいは、運動後の炎症や不快感を最小限に抑えるために、運動後に実施される場合もあります。こうした相互作用を理解することで、医療提供者は個々の患者のニーズに応じて治療スケジュールを最適化できます。
患者教育および自己管理
効果的な寒冷療法の成果は、患者が適切な施術方法、治療スケジュール、および治療効果に対する現実的な期待値を十分に理解しているかどうかに大きく依存します。包括的な患者教育プログラムでは、寒冷療法の実践的な施術方法に加え、その治療がなぜ有効であるかを説明する生理学的メカニズムについても解説する必要があります。こうした知識により、患者は自らの医療に関する意思決定を適切に行えるようになり、処方された治療プロトコルへの遵守率も向上します。
寒冷療法の自己管理トレーニングには、適切な治療対象者の識別、副作用のモニタリング、および個人の反応や症状の変化に応じた治療パラメーターの調整に関する指導が含まれます。寒冷療法の原理について十分な教育を受けた患者は、治療効果の向上と疼痛管理結果に対する満足度の向上を示します。この教育的要素は、多様な臨床現場において寒冷療法を成功裏に実施する上で不可欠な構成要素です。
よくある質問
最大の効果を得るためには、寒冷療法をどのくらいの期間適用すべきですか?
最適な冷却療法の持続時間は、治療対象となる特定の症状および使用される施術方法によって異なります。急性外傷の場合、最初の48時間の間、2~3時間ごとに15~20分間の冷却を繰り返すことで、最大限の抗炎症効果が得られます。慢性疼痛の場合は、1日1~2回、20~30分間の冷却セッションが有効である場合があります。必ず冷源と皮膚の間にクッション(保護材)を挟んで使用し、過度の不快感や皮膚の色調変化が生じた場合には、直ちに治療を中止してください。
冷却療法は、不適切に使用した場合、有害になることがありますか?
適切に使用すれば一般的に安全ですが、冷却療法は不適切に適用された場合、凍傷、神経障害、循環障害などの合併症を引き起こす可能性があります。リスク要因には、極度に低温の表面との皮膚直接接触、治療時間の過剰、および循環器系疾患や寒冷過敏症を有する個人による使用が含まれます。推奨される手順に従い、適切な保護材を使用し、治療中の皮膚状態をモニタリングすることで、これらのリスクを大幅に低減できます。
冷却療法が最も効果を示す疾患は何ですか
冷却療法は、捻挫、打撲、筋肉・靭帯の損傷、および術後の腫脹など、急性の炎症性疾患に対して最も効果的です。また、関節炎の急性増悪、腱炎、特定のタイプの頭痛などの慢性疾患にも有効です。活動性の炎症を伴う疾患は、温熱療法よりも冷却療法に反応しやすく、一方で筋肉の痙攣や慢性のこわばりには温熱療法の方がより効果的である場合があります。
冷療法は痛み止め薬と比較して、痛みの緩和においてどのように異なるか
冷療法は、経口薬に伴う全身性の副作用を引き起こさず、局所的な痛みの緩和を提供するため、薬物治療との併用に非常に適しています。薬物療法は持続的な効果をもたらす場合がありますが、冷療法は即時的な痛みの緩和を実現し、全体的な薬剤使用量を減らすことができます。多くの医療従事者は、包括的な疼痛管理のために両者を併用することを推奨しており、これにより患者は薬剤への依存を最小限に抑えつつ、症状を効果的にコントロールすることが可能になります。