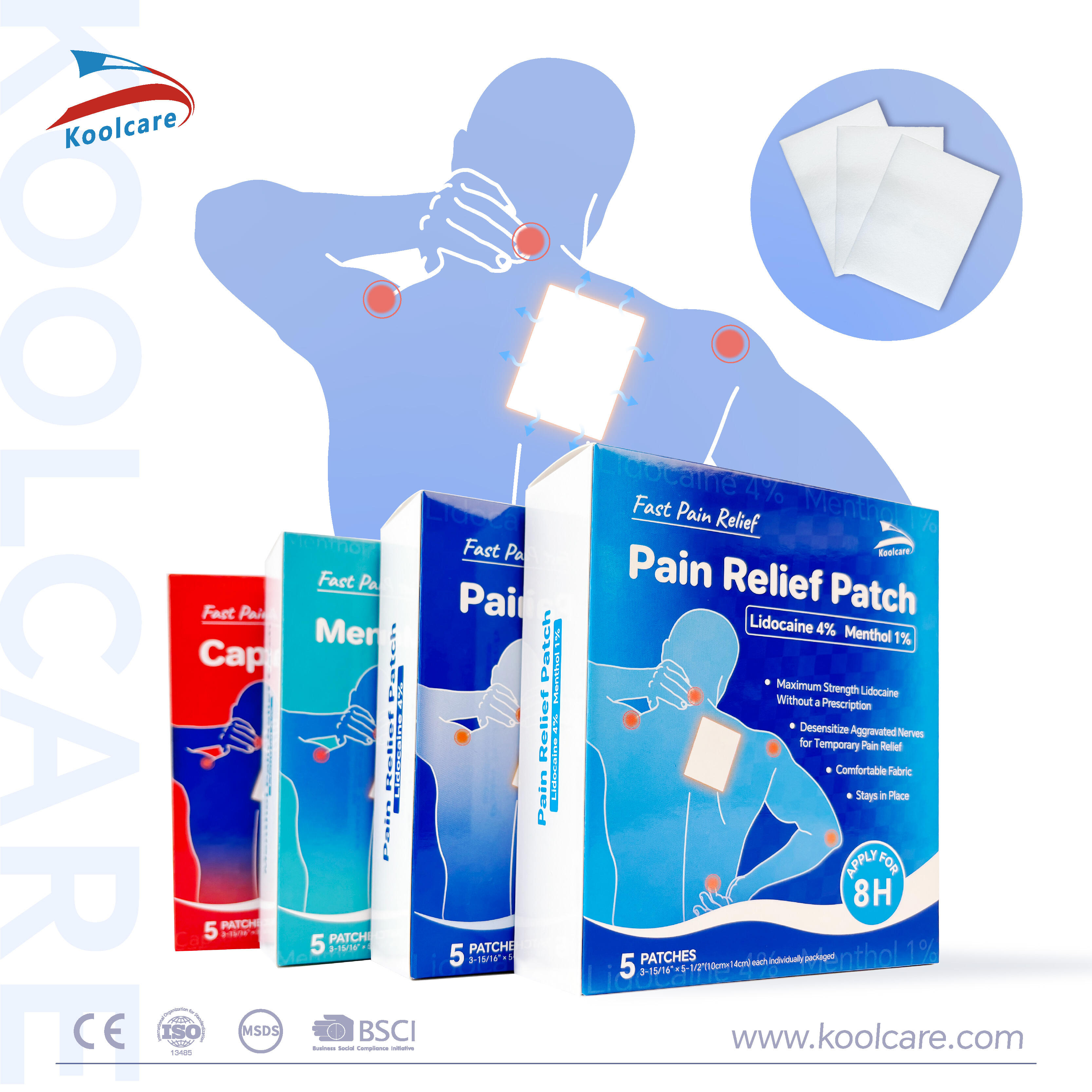
Kronisk muskel- og leddsmerter påvirker millioner av mennesker verden over og driver søket etter effektive og praktiske behandlingsalternativer. Tradisjonelle orale medisiner og topiske kremmer har lenge vært standardtilnærmingen, men innovative transdermale løsninger omgjør hvordan vi behandler lokaliserte smerter. Blant disse nye behandlingene har smertestillende plåster fått stor oppmerksomhet for sitt målrettede fordelingssystem og varige terapeutiske fordeler. Disse avanserte plåstrene tilbyr et ikke-invasivt alternativ som leverer virkestoffene direkte gjennom huden til de berørte områdene og gir jevn lindring uten de systemiske bivirkningene som ofte er forbundet med orale smertestillende midler.

Mekanismen bak teknologien for transdermale plåster representerer en sofistikert tilnærming til smertehåndtering som fullstendig omgår fordøyelsessystemet. I motsetning til orale medisiner som må prosesseres gjennom lever og magesekk, leverer plåster terapeutiske forbindelser direkte gjennom hudabsorpsjon. Denne målrettede leveringsmetoden sikrer høyere biotilgjengelighet på stedet for ubehag, samtidig som potensielle gastrointestinale komplikasjoner minimeres. Moderne plåster inneholder avanserte hydrogel-matriser og permeasjonsforbedrere som letter optimal legemiddelpenetrering gjennom hudbarrieren, og skaper en reservoirdannelse som opprettholder konstante terapeutiske nivåer over lengre perioder.
Forståelse av transdermal smertehåndteringsteknologi
Avanserte leveringssystemer i moderne plåster
Moderne transdermale plåster bruker sofistikerte polymermatrikser som kontrollerer frigjøringshastigheten av aktive legemiddelinnholdsstoffer. Disse systemene bruker flerlagsdesign med bakingsfolier, legemiddelreservoarer, limlag og beskyttende liner som virker sammen for å sikre optimal terapeutisk påføring. Hydrogel-teknologien som ofte brukes i premiumplåster gir utmerket hudheft mens fuktbalansen opprettholdes, og dermed unngås irritasjon under lengre perioder med bruk. Avanserte formuleringer kan opprettholde terapeutiske legemiddelnivåer i opptil åtte timer eller mer, avhengig av det spesifikke stoffet og utformingen av påføringssystemet.
Biotilgjengelighet og absorpsjonsmekanismer
Hudens hornlag utgjør en naturlig barriere som transdermale systemer må overvinne for å oppnå terapeutisk effekt. Moderne plager inneholder kjemiske forsterkere og teknikker for fysisk modifisering som midlertidig øker hudens permeabilitet uten å forårsake skade. Iontoforese, mikronåler og spesialiserte bærermolekyler letter dypere inntrenging av virkestoffer. Det underhuden vevet under applikasjonsstedet blir til et lokalt reservoar, noe som muliggjør varig frigjøring og målrettet virkning. Denne formen for lokal levering fører til høyere konsentrasjoner ved behandlingsstedet sammenlignet med systemiske administrasjonsmetoder.
Kliniske anvendelser for muskel- og leddsmerter
Målrettet lindring for spesifikke tilstander
Muskel- og skjelettilstander responderer spesielt godt på transdermal terapi på grunn av den nærheten de berørte vev har til hudoverflaten. Tilstander som artritt, sportskader, overbelastningsskader og kronisk ryggsmerte får nytte av den vedvarende frigjøringen som plaggene gir. Den lokaliserte naturen til plaggterapi gjør den spesielt effektiv for smerte knyttet til ledd, der mundlege legemidler kanskje ikke oppnår tilstrekkelige konsentrasjoner. Kliniske studier viser betydelig forbedring i smertepoeng og funksjonell bevegelighet når plagg brukes som en del av omfattende behandlingsprotokoller.
Fordeler i forhold til tradisjonelle behandlingsmetoder
Transdermale plåster tilbyr flere klare fordeler i forhold til konvensjonelle orale smertestillende midler og topiske preparater. Den kontrollerte frigjøringsmekanismen gir jevne terapeutiske nivåer uten topp-og-dal-variasjoner knyttet til oral dosering. Pasienter opplever bedre overholdelse på grunn av bekvemmeligheten ved daglig eller sjeldnere anvendelse. Den reduserte systemiske eksponeringen minimerer potensielle bivirkninger som irritasjon i fordøyelseskanalen, belastning på leveren og legemiddelinteraksjoner. I tillegg holder plåstrene seg effektive selv når pasienter har problemer med å svelge medisiner eller opplever kvalme som hindrer oral behandling.
Sammensetning og aktive ingredienser
Farmasøytiske forbindelser i moderne plåster
Moderne smertestopp-plasseringer inkluderer ulike klasser av terapeutiske forbindelser utformet for transdermal påføring. Ikke-steroide antiinflammatoriske legemidler, topiske smertestillende midler, naturlige ekstrakter og nye syntetiske forbindelser formuleres spesielt for percutan absorpsjon. Mentol og kamfer gir umiddelbar kjøleeffekt, mens dyptvirkende ingredienser tar seg av underliggende inflammatoriske prosesser. Noen plager kombinerer flere virkestoffer for å gi både umiddelbar og varig lindring gjennom ulike virkningsmekanismer.
Hydrogel-matrise-teknologi
Hydrogel-matrisen utgjør grunnlaget for moderne patch-teknologi og gir optimale egenskaper for frigjøring av legemidler samt god hudkompatibilitet. Disse biokompatible polymerene holder fuktighet mens de tillater kontrollert diffusjon av terapeutiske stoffer. Gelstrukturen tilpasser seg kroppsformene og bevegelser, noe som sikrer konstant kontakt og legemiddelfrigjøring også under fysisk aktivitet. Avanserte hydrogel-formuleringer inneholder pH-buffer-systemer og stabiliseringsmidler som bevarer legemidlets virkning gjennom hele den anbefalte bæretiden for plastery. Matrisen inneholder også limkomponenter som gir sikker festing uten å forårsake hudirritasjon ved fjerning.
Anvendelsesteknikker og beste praksis
Riktig plassering og hudforberedelse
Effektiv plasterterapi forutsetter riktig anvendelsesteknikk for å maksimere terapeutiske fordeler og minimere potensielle komplikasjoner. Behandlingsområdet bør være rent, tørt og fritt for lotjoner, oljer eller andre topiske preparater som kan forhindre vedhefting eller absorpsjon. Avhåring kan være nødvendig i visse områder for å sikre god kontakt, men må utføres med forsiktighet for å unngå hudirritasjon. Plastret bør festes med fast trykk og holdes på plass i flere sekunder for å sikre fullstendig vedhefting. Plassering direkte over det berørte området gir vanligvis best resultat, selv om noen systemiske plaster kan anvendes på alternative steder.
Bruksvarighet og sikkerhetshensyn
De fleste terapeutiske plastr er designet for spesifikke bæretider som varierer fra flere timer til flere dager, avhengig av de aktive ingrediensene og den ønskede terapeutiske effekten. Å overstige anbefalte bæretider kan føre til hudirritasjon eller redusert virkning på grunn av utmattelse av legemiddelreservoaret. Pasienter bør overvåke applikasjonsstedet for tegn på allergiske reaksjoner, overdreven rødhet eller irritasjon som vedvarer lenger enn normalt. Rotasjon av applikasjonssteder hjelper til med å forhindre hudømtning og opprettholde optimal absorpsjonsevne. Helsepersonell bør etablere klare retningslinjer for utskiftningsskjemaer og overvåkningsprotokoller.
Effektivitet og klinisk dokumentasjon
Forskning som støtter transdermal terapi
Omstendelige kliniske studier demonstrerer effekten av transdermale plåster for behandling av ulike typer muskuloskeletale smerter. Randomiserte kontrollerte studier viser sammenlignbar eller bedre smertereduksjon når plåster sammenlignes med orale legemidler for lokaliserte tilstander. Pasientrapporterte resultater indikerer konsekvent forbedret livskvalitet, redusert innvirkning på daglige aktiviteter og bedre søvnkvalitet. Langtidsstudier avdekker vedvarende fordeler uten toleranseproblemer som noen ganger er assosiert med systemiske smertestillende midler. Kunnskapsgrunnlaget utvides stadig ettersom nye formuleringer og leveringsteknologier utvikles og testes.
Sammenligningsanalyse med andre behandlingsmetoder
Når man sammenligner med tradisjonelle behandlingsmetoder, viser transdermale plåster unike fordeler i spesifikke kliniske situasjoner. For pasienter med tarmkanalsensitivitet eller de som tar flere orale legemidler, gir plåster effektiv behandling uten å øke tablettbelastningen eller risikoen for interaksjoner. Den lokaliserte leveringen oppnår terapeutiske konsentrasjoner i målrettede vev samtidig som systemiske nivåer forblir lavere sammenlignet med oral administrering. Dette farmakokinetiske profilen gjør plåster spesielt verdifulle for eldre pasienter eller de med nedsatt organfunksjon som kan være mer utsatt for legemiddelrelaterte bivirkninger.
Sikkerhetsprofil og vurderinger
Vanlige bivirkninger og håndtering
Transdermale plåster har generelt en gunstig sikkerhetsprofil, der de fleste bivirkninger er begrenset til applikasjonsstedet. Milde hudreaksjoner som rødhet, kløe eller midlertidig misfarging forekommer hos en liten andel av brukere og forsvinner vanligvis raskt etter at plåsteret fjernes. Alvorligere reaksjoner er sjeldne, men kan inkludere kontaktdermatitt eller allergisk sensibilisering for bestanddeler i plåsteret. Riktig hudpreparering, hensiktsmessig plåstervalg og å følge anbefalt bæretid minsker risikoen for komplikasjoner. Helsepersonell bør informere pasienter om hvordan de kan gjenkjenne og håndtere potensielle bivirkninger, og understreke viktigheten av å avslutte bruken dersom alvorlige reaksjoner oppstår.
Kontra-indikasjoner og spesielle populasjoner
Noen pasientgrupper krever spesiell vurdering når det brukes hudplaster for smertelindring. Personer med svekket hudintegritet, aktive hudsykdommer eller kjente allergier overfor plasterkomponenter kan være uegnede kandidater. Gravide og ammende kvinner bør rådføre seg med helsepersonell før de bruker medikamentplaster på grunn av potensiell systemisk opptak. Ved pediatrisk bruk må man nøye vurdere plasters størrelse, legemiddelkonsentrasjon og applikasjonssted for å sikre sikkerhet og effekt. Pasienter med temperatursensitivitet eller de som utsettes for eksterne varmekilder, bør forstå hvordan termiske effekter kan endre frigjøringshastigheten av legemidler.
Ofte stilte spørsmål
Hvor lenge gir smertestillende plasters typisk effektiv lindring
De fleste moderne smertestillende plåster er utformet for å gi konsekvent terapeutisk virkning i 8 til 12 timer, med noen avanserte formuleringer som varer opptil 24 timer. Varigheten avhenger av de spesifikke aktive ingrediensene, plåsterets design og individuelle pasientfaktorer som hudgjennomtrengelighet og stoffskiftehastighet. Plåster som bruker frigivelsesteknologi med jevn avgivelse opprettholder stabile nivåer av legemidlet gjennom hele den anbefalte bruksperioden, og unngår svingninger som ofte forekommer ved orale medisiner. For best resultat bør pasienter følge produsentens anvisninger og bytte plåster i henhold til det anbefalte skjemaet, i stedet for å vente til smerten vender tilbake.
Er smertestillende plåster trygge for langvarig daglig bruk
Langtidsbruk av smertestillende plåster anses generelt som trygt når det brukes i henhold til medisinsk veiledning og produsentens anbefalinger. Det lokale leveringssystemet reduserer systemisk eksponering sammenlignet med orale medisiner, noe som potensielt kan redusere risikoen for bivirkninger relatert til organer. Likevel krever langvarig bruk overvåkning for hud sensitivitet og utvikling av kontaktallergier. Pasienter bør rotere anvendelsessteder for å unngå hudirritasjon og holde jevnlig oppfølging med helsepersonell for å vurdere behov og effekt. Noen plåster er spesielt formulert for kroniske tilstander og utformet for utvidede bruksprotokoller.
Kan smertestillende plåster brukes sammen med andre smertestillende medisiner
Smertestillende plåster kan ofte sikkert kombineres med andre smertebehandlingsmetoder, men det er viktig med medisinsk tilsyn for å unngå legemiddelinteraksjoner og sikre riktig dosering. Den reduserte systemiske opptaket av transdermale legemidler fører vanligvis til lavere risiko for interaksjoner sammenlignet med flere orale legemidler. Likevel bør pasienter informere helsepersonell om alle legemidler, kosttilskudd og topikale behandlinger som brukes samtidig. Noen kombinasjoner kan gi synergistiske fordeler, mens andre kanskje krever dosejusteringer eller endringer i tidspunktet for inntak. En helhetlig smertebehandlingsplan bør koordinere alle terapiformer for optimal sikkerhet og effekt.
Hva skal jeg gjøre hvis plåstret forårsaker hudirritasjon
Lette hudirritasjoner, som svak rødhet eller kløe ved applikasjonsstedet, er relativt vanlig og forsvinner ofte med riktig pleie av plater. Hvis irritasjon oppstår, fjern platen umiddelbart og rens området forsiktig med myk såpe og vann. La huden rekke seg fullstendig før du vurderer påføring på et annet sted. Vedvarende eller alvorlige reaksjoner, inkludert blårer, intens brenning eller spredning av utslett, krever umiddelbar medisinsk behandling. Fremtidig bruk av plater kan kreve bytte til andre formuleringer med alternative limstoffer eller virkestoffer. Pasienter med sensitiv hud bør diskutere platevalg med helsepersonell for å velge de mest hensiktsmessige produktene.